Uma conversa franca com a psicóloga Lilian Torres
Por Roberta Fagundes
O suicídio é um grave problema de saúde pública mundial que afeta diretamente famílias e comunidades nos mais diversos países. Segundo a Organização Mundial da Saúde (OMS), em levantamento divulgado em agosto de 2024, mais de 726 mil pessoas morrem por tirar a própria vida a cada ano no mundo, o que representa uma em cada 100 mortes registradas, sendo a quarta principal causa de morte entre jovens de 15 a 29 anos.
Enquanto as taxas globais apresentaram uma leve redução na última década, na região das Américas, os números cresceram 17% entre 2000 e 2019, segundo a Organização Pan-Americana da Saúde (OPAS). No Brasil, um estudo da Fiocruz, publicado na revista The Lancet em 2024, revelou que a taxa entre jovens cresceu 6% ao ano entre 2011 e 2022. O país registrou mais de 11.500 internações por lesões autoprovocadas em 2023.
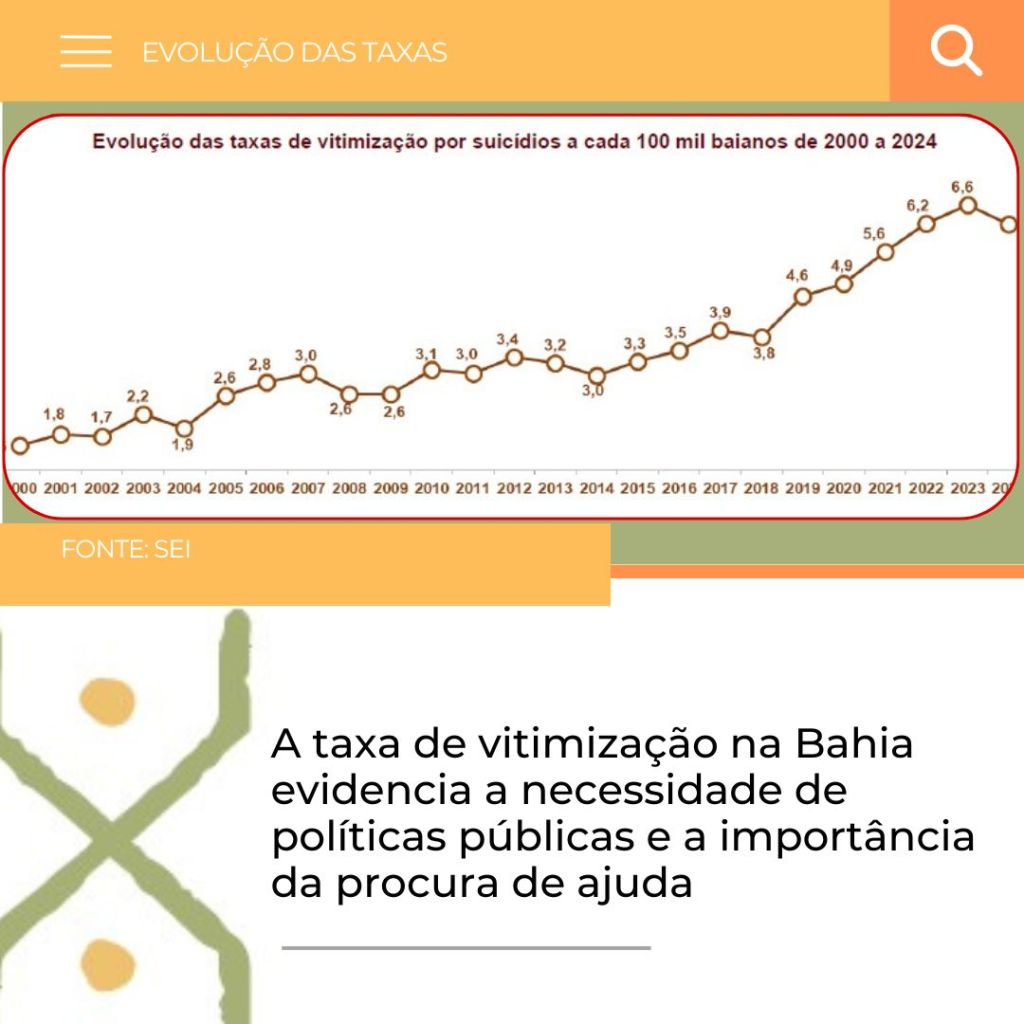
Um levantamento detalhado da Superintendência de Estudos Econômicos e Sociais da Bahia (SEI), divulgado em setembro de 2025, oferece um panorama complexo e aprofundado sobre o suicídio no estado. Embora os números revelem uma leve melhora em relação ao ano anterior, a tendência histórica aponta para a expansão do fenômeno, que se intensificou a partir de 2019.
Em 2024, a Bahia registrou 914 casos, representando uma pequena redução de 1,4% em comparação com 2023. Essa queda também se refletiu na taxa de mortalidade, que passou de 6,6 para 6,2 vítimas a cada 100 mil habitantes.
A análise do perfil das vítimas revela que o suicídio, na Bahia, é um fenômeno predominantemente masculino: os homens representaram 79,2% do total de vítimas, enquanto as mulheres foram 20,8%. Em relação à idade, os adultos de 30 a 59 anos constituem o grupo mais afetado, com 55,9% dos casos, seguidos pelos jovens de 15 a 29 anos, que somam 25,8%. Idosos (60 anos e mais), representam 17,7% dos casos, e crianças com até 14 anos, 0,7%. Outro padrão observado é a concentração de casos entre as vítimas solteiras, 67,1%. Já os casados representam 20,1% dos casos registrados.
Em relação aos dados referentes à ocupação das vítimas, aproximadamente uma em cada três pessoas que tiraram a própria vida era trabalhadora da agropecuária. Este padrão não é exclusivo da Bahia e acende um alerta sobre as condições de saúde mental no campo. A alta concentração de ocorrências na Zona Rural (35,1%) — uma taxa desproporcional, visto que a população rural do estado é de 23% — reforça a existência de uma sobremortalidade por suicídio nesta área.
O levantamento também traçou as circunstâncias das ocorrências, mostrando que os meses de janeiro e dezembro concentraram o maior número de casos, e os dias de maior incidência foram domingo e segunda-feira. Por fim, um dado que evidencia a interface com outras formas de violência é que 10 dos suicídios registrados em 2024 foram cometidos por homens logo após terem cometido um feminicídio.
Para aprofundar a compreensão sobre este tema complexo e delicado, conversamos com Lilian Torres, psicóloga e assistente social com mais de 25 anos de prática clínica e formação em Terapia Cognitivo-Comportamental (TCC), Saúde e Espiritualidade, e Neurociência das Emoções. Nesta entrevista, ela nos ajuda a identificar os sinais, pensamentos e sentimentos que podem indicar um risco suicida e aponta caminhos para a prevenção e o florescimento da vida.
Cabeça de Tempo: O que leva uma pessoa a planejar e atentar contra a própria vida?
Lilian Torres: Esse é um assunto sobre o qual profissionais e pesquisadores da Saúde Mental se debruçam com dedicação, buscando construir conhecimento. Pesquisas recentes indicam que o suicídio é um fenômeno complexo e multifatorial que envolve sofrimento psicológico intenso e a busca por uma solução definitiva para a dor emocional. Ele é influenciado por uma combinação de fatores biológicos e genéticos, psicológicos, sociais e ambientais.
Muitas vezes, esse comportamento está associado a transtornos mentais, principalmente a depressão, presente em quase 90% dos casos de suicídio. Desde logo, é preciso destacar que, na maior parte dos casos de depressão, os indivíduos com esse transtorno não cometem suicídio, principalmente quando são tratados adequadamente.
Outros transtornos mentais também podem estar associados com esse ato. Por exemplo, o transtorno afetivo bipolar, a esquizofrenia, os transtornos de personalidade e de ansiedade. Tentativas de suicídio anteriores, histórico familiar, traumas profundos, uso de drogas e traços de personalidade como impulsividade, agressividade, baixa resiliência e desesperança também aumentam o risco.
É importante considerar fatores sociais e ambientais como conflitos familiares, desilusões amorosas, isolamento social, desemprego, problemas financeiros, racismo e preconceitos. Esses fatores também aumentam a vulnerabilidade para o comportamento suicida.
Em geral, a pessoa não deseja a morte em si, mas, sim, o fim da dor e do sofrimento que considera insuportável e sem outra solução.
Cabeça de Tempo: O que acontece no cérebro de uma pessoa que está passando por este sofrimento?
Lilian Torres: Vamos lá. No cérebro de uma pessoa que planeja tirar a própria vida, ocorrem complexas alterações neuroquímicas específicas que vão de encontro ao instinto natural de sobrevivência, que é o que se espera de todo ser vivo. Essas alterações, em resposta a pensamentos, crenças, emoções e sentimentos, comprometem a comunicação entre os neurônios, na capacidade do cérebro de regular as emoções negativas e o estresse, a tomada de decisões de forma equilibrada e a flexibilidade comportamental.
Cabeça de Tempo: Então, a química do cérebro tem influência?
Lilian Torres: Sim. Talvez fique mais fácil se eu citar as principais alterações cerebrais como o desequilíbrio de alguns neurotransmissores, uma vez que a comunicação entre os neurônios depende dessas substâncias. Níveis baixos de serotonina, por exemplo, estão associados aos transtornos de humor e ao aumento da impulsividade e da agressividade, que são fatores de risco. A serotonina é essencial para a regulação do humor, do sono e do comportamento.
Outro neurotransmissor importante é o GABA, o Ácido Gama-Aminobutírico, que apresenta alterações marcantes no córtex pré-frontal, que é a região cerebral responsável pelo controle dos impulsos e a regulação emocional.
Há também o envolvimento das células gliais que desempenham um papel fundamental no metabolismo cerebral, comunicação celular e plasticidade neural. Alterações em fatores genéticos relacionados a redução da neuroplasticidade, no afinamento cortical, na perda de neurônios e disfunção nos circuitos que regulam as emoções e os impulsos estão ligados a maior letalidade em tentativas de suicídio, criando um ambiente neurobiológico que favorece a ideação e o comportamento suicida.
Também está envolvido o eixo Hipotálamo-Hipófise-Adrenal (HPA) que regula a resposta do corpo ao estresse. Em indivíduos com ideação suicida, o sistema pode estar cronicamente ativado, resultando em níveis elevados de cortisol, que é o hormônio do estresse. Essa alteração prejudica a regulação das emoções e intensifica a percepção de desamparo e desesperança.
Portanto, o suicídio é associado a um conjunto complexo de alterações neuroquímicas, entre as quais as disfunções em células gliais, o desequilíbrio de alguns neurotransmissores e fatores genéticos que, juntos, impactam negativamente a capacidade do cérebro de regular emoções, controlar os impulsos e adaptar-se ao estresse.
Cabeça de Tempo: Por que esse número tem aumentado no Brasil?
Lilian Torres: Segundo pesquisas recentes, o percentual vem aumentando nos últimos anos devido a uma combinação de fatores sociais, econômicos e de saúde mental. Os fatores associados a esse aumento incluem o agravamento de problemas de saúde mental.
O Brasil é o país com o maior número de casos de transtorno de ansiedade do mundo e com o maior número de casos de depressão na América Latina. Além do agravamento de problemas de saúde mental, há também o aumento do uso de substâncias psicoativas, isolamento social e dificuldades econômicas. A pandemia de COVID-19 provavelmente contribuiu para o aumento, embora os dados oficiais pós-2019 ainda estejam sendo analisados com cuidado.
A população jovem, especialmente os adolescentes e jovens adultos, é uma das mais vulneráveis, na qual se vê um aumento significativo. A falta de suporte psicológico e emocional adequado e dificuldade no acesso a serviços de saúde mental também são apontados como agravantes.
É importante fortalecer as políticas públicas voltadas para o cuidado com a saúde mental, inclusive nas escolas. A identificação precoce dos riscos e a ampliação do atendimento psicossocial ajudam a frear essa tendência de aumento dos casos. Com certeza, o Brasil demanda ações preventivas integradas e mais eficazes.
Cabeça de Tempo: Como podemos reconhecer comportamentos que apontam para este ato?
Lilian Torres: O fato é que, muitas vezes, quem pensa em suicídio não expressa isso diretamente. Em vez disso, dá sinais em seus comportamentos e formas de se relacionar… reconhecer esses sinais pode salvar vidas. Alguns comportamentos que merecem atenção especial incluem:
- Mudanças marcantes no sono e no apetite, como insônia ou excesso de sono, e perda ou ganho significativo de peso;
- Isolamento social, com o afastamento de amigos, família e atividades que antes eram prazerosas;
- Ameaças ou declarações explícitas, como “eu queria sumir” ou “seria melhor se eu não estivesse aqui”. Essas declarações devem ser sempre levadas a sério;
- Preste atenção ao uso de roupas de mangas longas, mesmo em dias quentes. Elas podem ser um indício de automutilação;
- Queda no desempenho escolar ou na produtividade no trabalho;
- Perda de interesse em atividades habituais e abandono do autocuidado, como higiene pessoal, parar de tomar medicação, descuidar da aparência….;
- Comportamentos de risco, como abuso de álcool e drogas, direção imprudente e busca por outras atividades que expõem a pessoa a perigo excessivo;
- Atos de despedida, como doar bens pessoais, organizar assuntos pendentes e se despedir de pessoas queridas;
- Mudanças drásticas de humor, com picos de tristeza, irritabilidade e oscilações repentinas;
- Falas de desesperança, como “nada vai mudar” ou “minha vida não faz sentido”;
- Planejamento, como pesquisar sobre métodos para morrer ou falar sobre planos relacionados à própria morte.
Perceba que os comportamentos que mencionei são muito semelhantes aos sintomas do transtorno de depressão e do transtorno afetivo bipolar. No entanto, é importante dizer que a maioria das pessoas com depressão não comete suicídio. O tratamento adequado aos transtornos mentais e o apoio psicoterapêutico funcionam e são fundamentais para a prevenção.
Portanto, é preciso prestar atenção e não negligenciar os sinais e sintomas, sejam eles verbalizados ou não. É um erro, por exemplo, achar que a pessoa que verbaliza a vontade de tirar a própria vida, não cometerá o ato. Essa é uma falsa ideia.
Preste atenção no que vou dizer: 80% a 90% dos casos de suicídio que se consumaram poderiam ter sido evitados se os transtornos mentais tivessem sido tratados adequadamente. Isso significa que buscar ajuda profissional de psicólogos e psiquiatras, assim que esses sinais são notados, pode ser a diferença entre a vida e o extremo de um ato suicida.
Cabeça de Tempo: Quais tipos de pensamentos podem sinalizar uma ideação suicida?
Lilian Torres: Veja bem, quando uma pessoa planeja pôr fim à sua vida, ela não quer exatamente “morrer”, ela quer se libertar de uma dor imensa e não vê outra saída. Nessa condição, os pensamentos tendem a ser negativos, pessimistas e muito limitados, com a crença de ser incapaz de encontrar outras alternativas, outras saídas.
Os pensamentos mais frequentes nesses casos são:
- Generalizações negativas, como “nada nunca vai melhorar”;
- Visão de túnel – pensamento dicotômico… “Ou a dor acaba, ou eu prefiro morrer”;
- Desesperança. “O futuro não tem nada a me oferecer”, “não consigo encontrar sentido na minha vida”;
- Desvalorização pessoal e solidão: “Eu não sirvo para nada”, “estou sozinho nessa jornada”;
- Crença de ser um fardo: “Minha família seria mais feliz sem mim”;
- Culpabilização extrema: “Tudo de ruim que acontece é culpa minha”;
- Baixa tolerância à dor emocional, externalizada como “Eu não aguento mais, não tenho forças.”
Esses pensamentos criam um ciclo vicioso de sofrimento, isolamento e aumento do risco. É fundamental entender que esses pensamentos são um sinal de sofrimento profundo que precisa ser tratado.
Cabeça de Tempo: Quais sentimentos geralmente acompanham essa ideação?
Lilian Torres: Uma pessoa que planeja se suicidar geralmente está tomada por sentimentos como culpa excessiva, vergonha ou a sensação de ser um fardo para os outros. É comum, também, a dificuldade de ver um futuro ou possibilidades de mudança. A pessoa comumente é tomada por uma tristeza profunda e persistente, angústia, apatia e um sentimento de vazio emocional.
Ansiedade, irritabilidade e alterações de humor abruptas podem ser notadas. Solidão existencial, a sensação de estar desconectado ou de não pertencer a lugar nenhum. Um sentimento de desamparo profundo, que é a sensação de não ter recurso para lidar com a dor. Além disso, pode ocorrer um conflito interno entre o desejo de acabar com o sofrimento e o desejo de viver, caso houvesse sentido e acolhimento. É uma ambivalência que costuma ser vivenciada pela pessoa que está em crise de ideação suicida.
Há uma imensa desesperança, falta de sentido e propósito de vida, desconexão consigo mesmo e profunda insatisfação com a vida como ela se apresenta.
Cabeça de Tempo: Um padrão observado no estudo da SEI sobre os índices na Bahia, em 2024, foi a concentração de casos entre as vítimas solteiras, 67,1%. Seria correto afirmar que as mulheres solteiras são mais propensas a cometer o suicídio no Brasil? Caso esteja correta essa afirmação, quais os motivos levariam essas mulheres a tirarem a própria vida?
Lilian Torres: Só um cuidado: as vítimas solteiras não se referem a apenas mulheres solteiras. Vítimas, nesse caso, precisa ser compreendido na acepção geral da palavra. Não é correto afirmar que mulheres solteiras são mais propensas a cometer suicídio no Brasil se considerarmos os dados estatísticos mais recentes. As taxas de mortalidade por suicídio são maiores entre homens do que entre mulheres, com uma proporção de aproximadamente quatro vezes mais suicídios entre homens que se utilizam de métodos mais violentos. Entretanto, as mulheres apresentam mais tentativas de suicídio e um maior número de ideação e tentativas suicidas em geral. É importante lembrar que o suicídio é um fenômeno multifatorial. O fator do estado civil, ser solteiro ou casado, isoladamente, assim como qualquer outro fator isolado, não costuma ser considerado causa determinante para o suicídio.
No que diz respeito às mulheres no Brasil, fatores que contribuem para riscos mais elevados de suicídio podem incluir a violência intrafamiliar, desigualdades sociais, isolamento, problemas econômicos, doenças mentais como depressão, abuso de substâncias, e contextos de opressão e vulnerabilidade associadas às questões de gênero.
Mulheres negras nas regiões Norte, Nordeste e Centro-Oeste apresentam maior frequência de suicídios, refletindo desigualdades sociais e raciais. Além disso, a condição de solteira, viúva ou divorciada pode associar-se a maior vulnerabilidade devido à ausência de suporte conjugal, entre outros fatores psicossociais.
Portanto, o termo correto para descrever o risco em mulheres solteiras seria “vulnerabilidade aumentada em contextos específicos”, não uma predisposição geral apenas pelo estado civil. Os motivos que levam essas mulheres ao suicídio são complexos e envolvem violência, exclusão, sofrimento psicológico, isolamento social e falta de redes de apoio estruturadas.

Cabeça de Tempo: Em 2024, 10 suicídios foram cometidos após feminicídios. Quais os fatores podem levar um homem a matar a companheira e, em seguida, tirar a própria vida?
Lilian Torres: Pesquisas apontam alguns fatores psicossociais e culturais que predispõem homens de diferentes faixas etárias e contextos socioeconômicos a cometerem atos tão violentos. Incluem impulsividade, comportamento agressivo, abuso de álcool e outras drogas, conflitos relacionados com ciúme e contexto cultural patriarcal.
No entanto, os estudos e pesquisas nesse campo são limitados por tamanho de amostra, ainda pequena, e falta de dados secundários mais detalhados.
Mas é possível fazermos algumas inferências baseadas nas notícias veiculadas na mídia e nos relatos dos sobreviventes das tentativas, dos familiares e amigos das vítimas. São comuns os relatos de que a violência foi impulsionada por vingança e revolta por não aceitar o rompimento da relação ou o atual relacionamento da mulher, recorrendo a atos tão brutais e extremados. É a combinação devastadora do ciúme com a vingança e a violência.
Cabeça de Tempo: Diante de um quadro tão doloroso, que mensagem você deixaria?
Lilian Torres: A vida é feita de alegrias e dores. Em momentos de aflição, pode parecer difícil enxergar uma saída, mas são nessas horas que nossas forças interiores podem emergir e nos sustentar. Importa lembrar que já houve situações difíceis na vida que foram superadas e que a dificuldade atual também poderá ser… por mais dolorosa que seja.
Desenvolver habilidades como a resiliência, a esperança e a compaixão, juntamente com práticas espirituais e a gratidão, tornam-se recursos internos fundamentais que nos dão suporte e nos protegem contra a desesperança.
Nossos relacionamentos interpessoais são apoios muito importantes. Falo da família, dos amigos e das parcerias afetivas. As relações saudáveis, com vínculos afetivos seguros formam uma rede que auxilia, acolhe, escuta sem julgamentos e acompanha durante as travessias dolorosas.
Se você sente que não consegue lidar sozinho com uma situação ou está com algum transtorno mental, procure apoio e ajuda profissional. Conversar com alguém de confiança ou com um profissional é um ato de coragem e o primeiro passo para reencontrar o caminho do cuidado. Lembre-se sempre: você não está só.
Cabeça de Tempo: Falando sobre a divulgação de informações, qual o papel da mídia e das redes sociais na abordagem do tema? O que deve e o que não deve ser dito?
Lilian Torres: Esse é um é um aspecto bastante delicado e complexo. Comumente, prepondera um desconhecimento sobre o impacto, tanto positivo quanto negativo, da cobertura da mídia sobre o assunto. Uma abordagem responsável, seguindo as diretrizes da Organização Mundial da Saúde (OMS), é uma ferramenta poderosa de prevenção.
Vamos dividir isso em duas partes: o que um jornalismo responsável deve fazer e o que deve evitar.
- O que DEVE ser dito e feito:
Apresentar dados com responsabilidade, utilizando fontes confiáveis como a OMS e o Ministério da Saúde, além de evitar alarmismos. Por exemplo, embora as taxas no Brasil tenham aumentado, o país ainda é classificado com uma taxa média-baixa em comparação aos índices globais. É fundamental não usar termos como “epidemia” ou “explosão de casos”, que podem gerar pânico e desesperança nas pessoas.
Contextualizar os números é um cuidado que deve ser tomado. É verdade que as taxas nas Américas aumentaram 17% entre 2000 e 2019, mas globalmente houve uma redução de 36% no mesmo período. Isso mostra que o suicídio não é um problema inevitável e que as estratégias de prevenção realmente funcionam.
Orientar sobre prevenção é imprescindível. Divulgar medidas efetivas, como a importância de restringir o acesso a meios letais, como armas de fogo, medicamentos, pesticidas, etc. E fomentar habilidades socioemocionais, principalmente em adolescentes – grupo no qual se verifica um aumento de casos – e informar sobre como identificar e acompanhar pessoas em risco, são medidas que efetivamente salvam vidas.
Divulgar histórias de superação também é importante. Veicular relatos de pessoas que tiveram ideação suicida, mas encontraram ajuda e superaram a crise, é extremamente benéfico. Isso é o que chamamos de Efeito Papageno.
- O que NÃO DEVE ser dito e feito:
Primeiro, não romantizar ou justificar o ato suicida. A primeira recomendação é não apresentar o suicídio como uma solução compreensível para problemas como desemprego, desilusão amorosa ou doenças. Frases como “ninguém aguenta mais” são perigosas.
Não publicar detalhes sobre o método usado, especialmente por uma celebridade que cometeu suicídio. Isso pode levar a um efeito de imitação. Pesquisas mostram que esse tipo de notícia pode aumentar em até 30% os casos com a utilização do mesmo método. A morte do ator Robin Williams, por exemplo, foi associada a um aumento de 10% nos suicídios nos EUA nos cinco meses seguintes, principalmente entre homens da mesma faixa etária.
Evitar cobertura sensacionalista, é outro cuidado que precisa ser tomado. Não dar destaque em manchetes de primeira página, não publicar fotos da pessoa ou cartas de despedida, e não repetir a notícia com atualizações constantes. Um estudo brasileiro de 2020 mostrou que o risco de suicídio aumentou 13% após a mídia noticiar a morte de uma celebridade — um impacto maior do que o da crise financeira de 2019, que foi de 6%. Imagine!
Cabeça de Tempo: A senhora mencionou o “Efeito Papageno”. Poderia explicar melhor esse conceito e o seu oposto, o “Efeito Werther”?
Lilian Torres: Sim. Esses dois termos ilustram claramente o poder da mídia. O Efeito Werther descreve o fenômeno de contágio ou imitação. O nome vem de um romance do século XVIII, em que o protagonista comete suicídio. Após a publicação, houve uma onda de suicídios na Europa, com pessoas imitando o personagem e, como temos visto, isso ainda acontece hoje quando a mídia cobre um caso de forma sensacionalista, por exemplo.
Já o Efeito Papageno é o fator protetor. O nome vem de um personagem da ópera “A Flauta Mágica”, de Mozart, que pensa em suicídio mas é convencido a não fazê-lo quando lhe mostram que existem outras saídas. Na prática, isso significa que a mídia ajuda quando foca em divulgar esperança, como exemplos de superação, estratégias de enfrentamento, onde buscar ajuda e como os tratamentos funcionam. Mostrar que a crise é passageira e que há alternativas é uma das formas mais eficazes de prevenção real.
Cabeça de Tempo: Como a mídia pode equilibrar a divulgação dos fatores de risco e dos fatores de proteção?
Lilian Torres: O segredo está no equilíbrio e no bom senso. A vida é um balanço entre fatores que nos vulnerabilizam (patogênicos) e fatores que nos protegem (salutogênicos). Não é recomendável, nem para a mídia, nem para ninguém, enfatizar apenas um lado.
Por exemplo, ao mencionar que um transtorno mental é um fator de risco, é sempre saudável ponderar e complementar a informação de que o tratamento adequado – com terapia e, se necessário, medicação – é muito eficaz. Ao falar sobre isolamento social, deve-se ressaltar a importância de construir laços, ter amigos e um senso de responsabilidade com a família como valiosos fatores de proteção.
Já falamos sobre as causas predisponentes ou patogênicos que, combinados, podem levar ao autoextermínio. Mas, muitos de nós desconhecem os fatores salutogênicos. Vou citar os principais dentre eles:
- Autoestima elevada, autocuidado e percepção positiva do próprio valor;
- Relacionamentos interpessoais com vínculos afetivos seguros, incluindo suporte familiar, amigos e demais laços sociais e religiosos;
- Resiliência, aqui entendida como a capacidade de adaptação positiva às adversidades e resolução de problemas;
- Ambiente familiar e de trabalho acolhedores e estáveis;
- Contexto social e econômico que assegure condições de atendimento básico às necessidades;
- Envolvimento em atividades sociais, esportivas, artísticas ou culturais que promovam pertencimento;
- Presença de responsabilidade, como cuidar de filhos ou de outras pessoas;
- Relação terapêutica positiva e engajamento em acompanhamento psicológico e psiquiátrico.
Quero aqui destacar o papel fundamental da espiritualidade como fator de proteção. Estudos mostram que a religiosidade intrínseca, ou seja, as crenças e valores espirituais internalizados, está associada a menor probabilidade de ideação suicida e planejamento, principalmente quando a pessoa utiliza a espiritualidade e suas práticas para superar o sofrimento emocional.
As práticas espirituais como a meditação e a oração também estão associadas a redução do estresse e da ansiedade, pois podem modular a atividade cerebral e reduzir os níveis de cortisol, o hormônio do estresse, fortalecendo também a resiliência diante das adversidades. No mais, a espiritualidade também pode favorecer a conexão social com o grupo religioso, formar uma rede de apoio e o sentimento de pertencimento.
Além disso, muitas pessoas encontram na espiritualidade um suporte ético e moral que atribui valor à vida, e aumenta a capacidade de encontrar sentido, mesmo em situações difíceis, promovendo saúde mental e bem-estar, elementos reconhecidos pela Organização Mundial de Saúde como importantes na prevenção do suicídio.
Entretanto, quero ressaltar que o efeito protetor está mais ligado à internalização dos valores espirituais, do sentido e propósito da vida, da compreensão de que as dificuldades têm uma finalidade de crescimento, do cultivo da resiliência, da fé e da esperança do que à frequência em práticas religiosas externas (que também tem seu valor) quando destituídas de valores internos. Aqui, a espiritualidade é entendida como uma dimensão inerente a cada um de nós, uma experiência de contato com o divino, uma conexão com o sagrado, uma relação com o transcendente, vivida de forma ampla e inclusiva, de acordo com as crenças e preferências religiosas de cada um.
As pessoas precisam conhecer e valorizar os fatores protetores que já possuem ou que podem desenvolver. Se a cobertura da mídia foca apenas nos riscos, uma pessoa pode se identificar com eles e concluir, erroneamente, que não há outra saída. A tarefa de todos nós, incluindo a da mídia, é mostrar que, apesar das adversidades, o caminho do autocuidado, da saúde mental, da espiritualidade e da busca por ajuda e dos tratamentos, quando necessários, são sempre possíveis e valem muito a pena.
As adversidades existem e elas vão nos atingir mais cedo ou mais tarde. Mas acredite, podemos passar por elas com mais recursos quando buscamos ajuda e apoio.
Cabeça de Tempo: Como abordar alguém que mencionou o desejo de tirar a própria vida?
Lilian Torres: O primeiro passo é ouvir com atenção e acolhimento, sem julgar ou minimizar o sofrimento. É importante conversar abertamente sobre os sentimentos da pessoa, tentando entender o que está causando essa angústia e demonstrando que ela não está sozinha. Evite frases clichês que parecem diminuir a dor, como “vai passar” ou “tem gente em situação pior”, e prefira expressar apoio simples, como “estou aqui para ouvir e ajudar você”.
Além disso, é essencial estimular a pessoa a buscar ajuda profissional – psiquiatra e psicólogo -, acompanhar a pessoa se for necessário e reforçar os motivos para viver, por menores que pareçam. Pode-se ajudar fazendo um “contrato de vida”, no qual a pessoa se compromete a buscar ajuda quando os pensamentos suicidas aparecerem. Também é fundamental garantir que a pessoa não fique sozinha e não tenha acesso aos meios letais. No caso de risco iminente, buscar ajuda médica imediata é imprescindível.
Não negligencie uma fala que aponta para um risco de suicídio. E, se você não souber o que fazer, como socorrer, como conduzir uma situação dessa natureza, busque orientação de um profissional. O importante é não negligenciar e não ignorar. Isso nunca deve ser feito.
Cabeça de Tempo: Em caso de emergência, onde procurar ajuda?
Lilian Torres: Em momentos de sofrimento e angústia, existem alguns lugares especializados como o Centro de Valorização da Vida (CVV), que realiza apoio emocional e prevenção do suicídio. O atendimento é sigiloso e com uma equipe treinada, atendendo voluntária e gratuitamente todas as pessoas que querem e precisam conversar. O número do CVV é o 188. A ligação é gratuita e disponível 24 horas por dia, todos os dias. É possível também o atendimento por Chat e Email no http://www.cvv.org.br.
O Sistema Único de Saúde (SUS) também oferece atendimento gratuito em saúde mental. Os CAPS (Centros de Atenção Psicossocial), são unidades de saúde especializadas em saúde mental para tratamento e reinserção social de pessoas com transtornos mentais graves e persistentes.
A equipe de Saúde da Família, nas Unidades Básicas de Saúde, pode ser o primeiro ponto de contato para uma avaliação inicial e encaminhamento para serviços especializados.
No momento de uma emergência, ligue para o SAMU 192.






